A edição de março de 2016 do Boletim Informativo da Papaiz abordará os aspectos radiográficos e tomográficos das patologias/alterações mais frequentes da Articulação Temporomandibular, bem como seus aspectos clínicos.
Para uma recapitulação de tópicos da anatomia e fisiologia da ATM, recomendamos ao colega uma visita à nossa publicação de outubro de 2014 “Articulação Temporomandibular: métodos radiográficos” através do link:
A articulação temporomandibular é altamente complexa. Como qualquer articulação sinovial, todos os componentes do trinômio “dinâmica condilar x disco articular x cadeias musculares” devem agir em sinergia, tal e qual peças de engrenagem. Na articulação temporomandibular, quando um ou mais componentes deste trinômio estiver comprometido, usamos de forma generalizada o termo disfunção temporomandibular, ou DTM. Segundo estudos sua incidência é em 3% da população por ano. Alguns estudos apontam uma maior incidência no sexo feminino, numa proporção de 1:4, comprometendo uma faixa etária entre 20-40 anos de idade. Apesar da incidência ser baixa, a duração é longa, o que faz com que um grande número de pessoas sofra por conta disso. A etiologia das DTM apresenta um caráter multifatorial, estando associada à hiperatividade muscular, trauma, estresse emocional, artrite psoriática, artrite reumatoide, maloclusão, além de inúmeros outros fatores predisponentes, precipitantes ou perpetuantes dessa condição. Pacientes idosos tem uma prevalência de 60% em DTMs associadas ao edentulismo e número de dentes naturais remanescentes. As disfunções temporomandibulares podem ser responsáveis por 13,4% de casos de otalgia (dor de ouvido), sendo predominante em pacientes do sexo feminino.
Embora atinja milhões de pessoas no mundo inteiro, a DTM é uma doença pouco conhecida. São lesões possivelmente causadas por movimentos desnecessários que fazemos com a boca; hábitos como: ficar batendo levemente os dentes, morder os lábios ou bochechas, posições posturais erradas de trabalho, de dormir, etc. O treino para a eliminação desses hábitos, ou a proteção dos dentes e dos músculos para os que apresentam o bruxismo, pode ser a chave para o alívio dos sintomas de disfunção.
O que diferencia a ATM e a torna particularmente complexa em relação às demais articulações do corpo humano, é a oclusão dental; os componentes ósseos da ATM começam a desenhar sua morfologia característica após a irrupção dos primeiros elementos dentais. Apenas depois dos 5 anos de idade, aproximadamente, a ATM recorda as estruturas do adulto. De acordo com Vogl (2003), a pressão da mordida tem íntima relação com o formato das superfícies articulares (fossa da mandíbula, eminência articular do temporal e cabeça da mandíbula).
Como a localização topográfica da articulação temporomandibular estabelece relação morfológica e funcional com o aparelho auditivo, lóbo temporal do encéfalo e grande parte da cadeia muscular da cabeça/pescoço, a sintomatologia da DTM pode mimetizar outras patologias relacionadas à essas estruturas. Por exemplo: o disco articular conecta-se ao ossículo martelo por meio do ligamento disco-maleolar, o que pode explicar o relato de otalgias (dor de ouvido) na DTM; ainda, muitos autores indicam existir uma inter-relação entre cefaleias (dor de cabeça) e DTM apesar de o mecanismo fisiopatológico não ser completamente compreendido nestes casos.
A seguir, dividiremos em tópicos algumas alterações morfológicas dos componentes ósseos da ATM, as quais vêm sendo arquivadas na Papaiz desde 2009.
ALTERAÇÕES DA CABEÇA DA MANDÍBULA – Quanto à superfície
Recobrindo as superfícies articulares dos componentes ósseos da ATM, existe a cartilagem articular, que funciona como uma primeira linha de defesa da articulação. Quando há uma demanda funcional que exceda a capacidade protetora da cartilagem articular, processos degenerativos nos componentes ósseos articulares podem ocorrer ao longo da vida de um indivíduo.
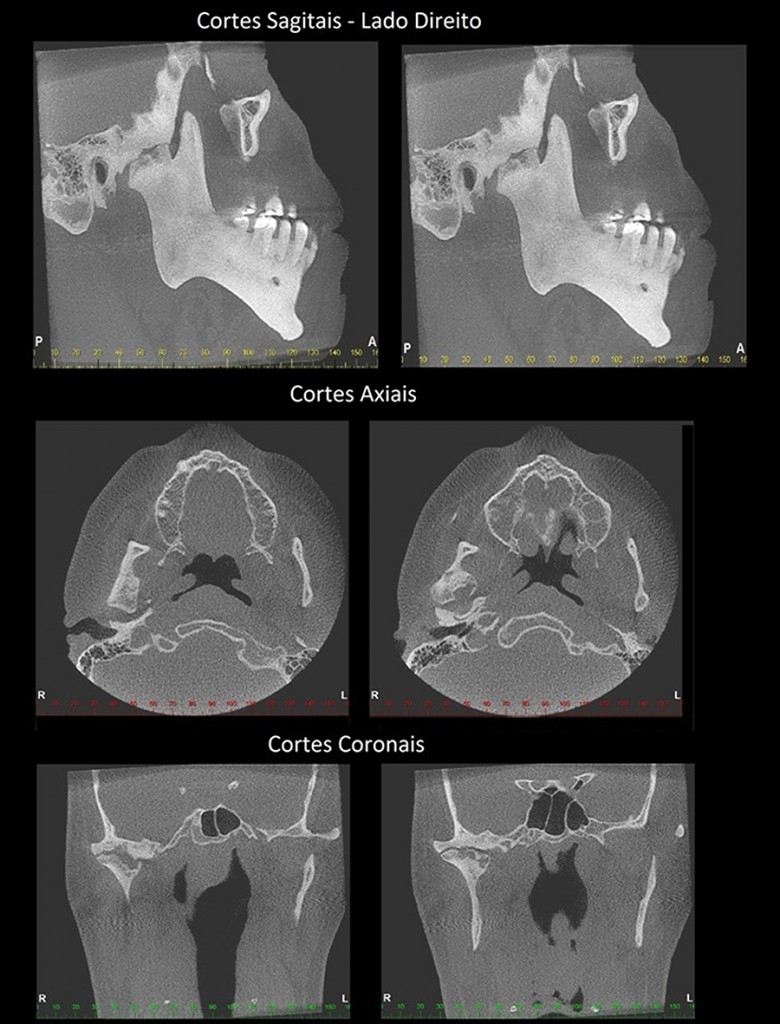
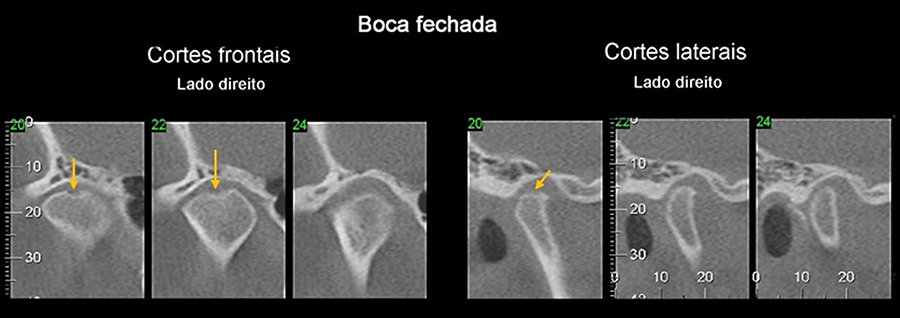
A eburnização é o primeiro estágio degenerativo da ATM; a eburnização da cabeça da mandíbula é o primeiro sinal dos estágios degenerativos da ATM. Na eburnização, há a perda de células superficiais da cartilagem articular, tornando o osso cortical mais vulnerável, mais espesso. Consequentemente, vemos a superfície da cabeça da mandíbula (sua cortical) mais hiperdensa/radiopaca. Após esta fase podemos ter uma erosão.
EBURNIZAÇÃO
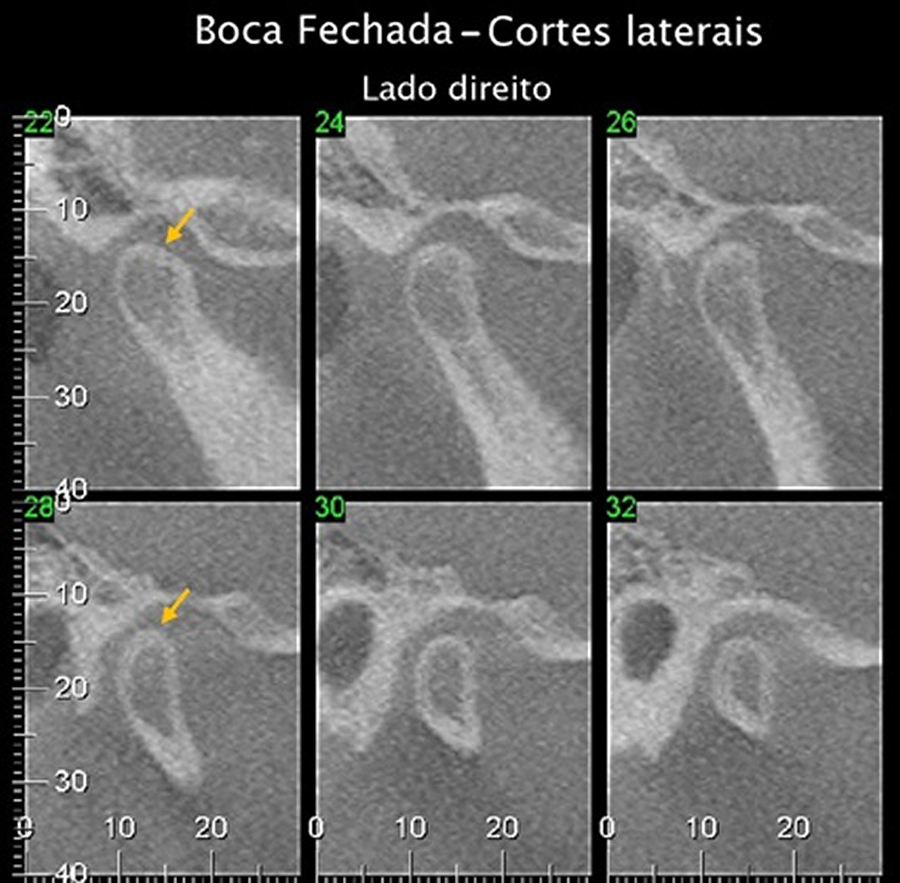
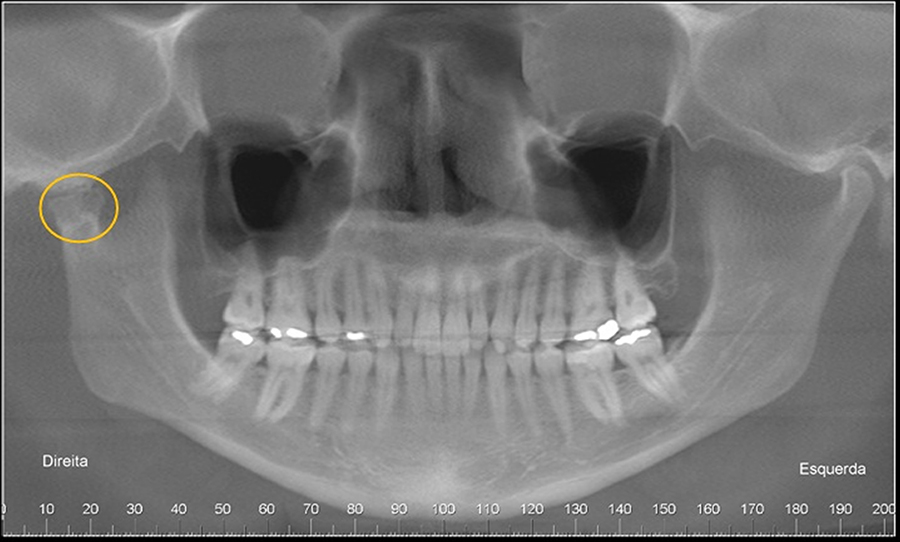
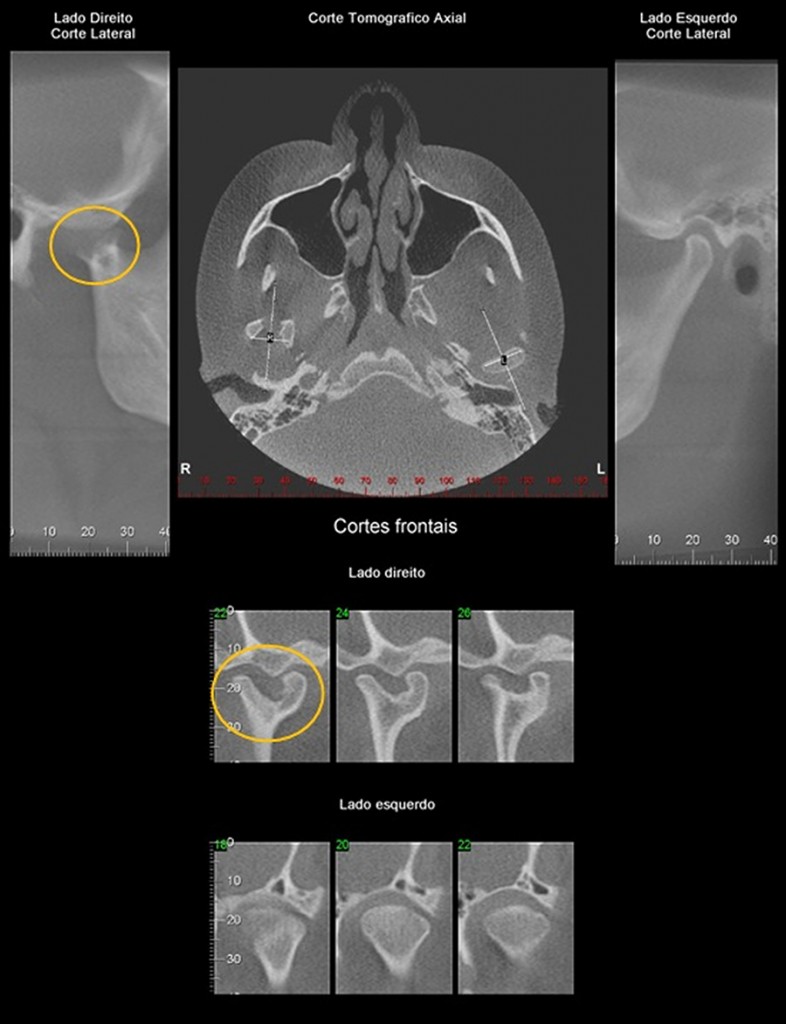
EROSÃO
OSTEÓFITO
Ou formação osteofítica, caracteriza-se por uma projeção hiperdensa, normalmente à vertente anterior da cabeça da mandíbula. Esta projeção hiperdensa ocorre devido a calcificação da cartilagem articular (depósito ósseo anormal resultado de degeneração desta cartilagem). O mesmo processo ocorre na coluna vertebral e é denominado popularmente de “bico de papagaio”.
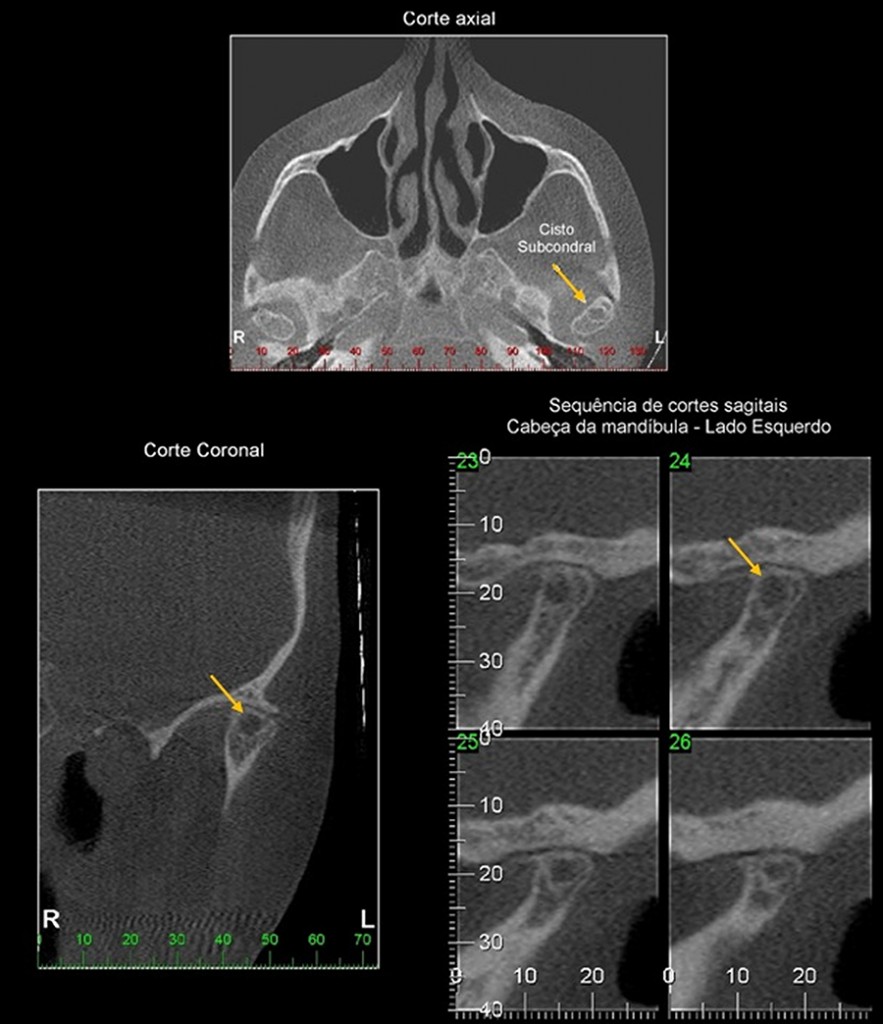
CISTO SUBCONDRAL
O cisto subcondral apresenta-se como uma imagem hipodensa circunscrita, por vezes corticalizada, que costuma aparecer no osso medular, logo abaixo do osso cortical da cabeça da mandíbula. Representa, histológicamente, uma área de tecido de granulação formado a partir de sobrecargas na ATM ou pela perda de dimensão vertical (com ausência de elementos posteriores). Ainda, os cistos subcondrais podem ser manifestações in loco de processos degenerativos sistêmicos, como a artrite reumatóide.
ALTERAÇÕES DA CABEÇA DA MANDÍBULA – Quanto à orientação
Desvios da orientação da cabeça da mandíbula são vistos em pacientes que apresentam história de trauma de grande impacto, usualmente em região mentual.
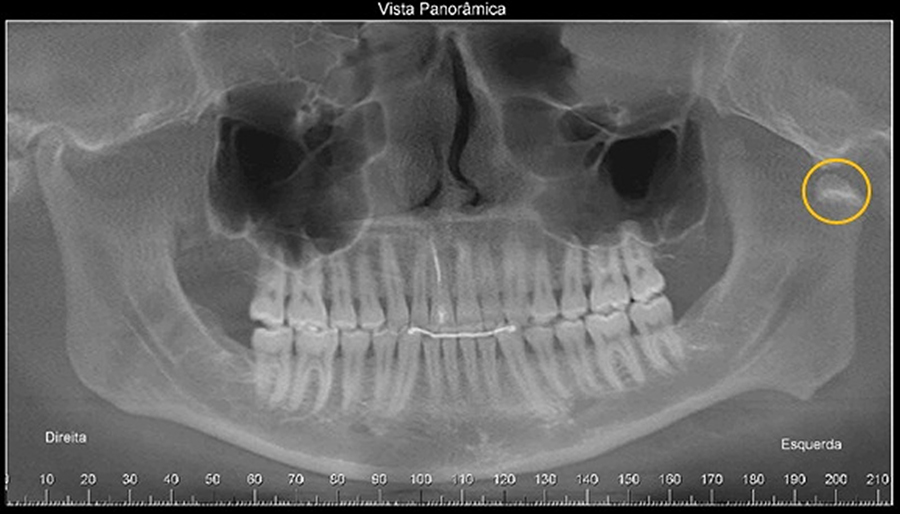
Caso 1 – Paciente do gênero masculino, 24 anos. Há solução de continuidade compatível com fratura do processo condilar esquerdo, com deslocamento da cabeça mandíbula em direção à linha média. O paciente relata história de trauma envolvendo a face
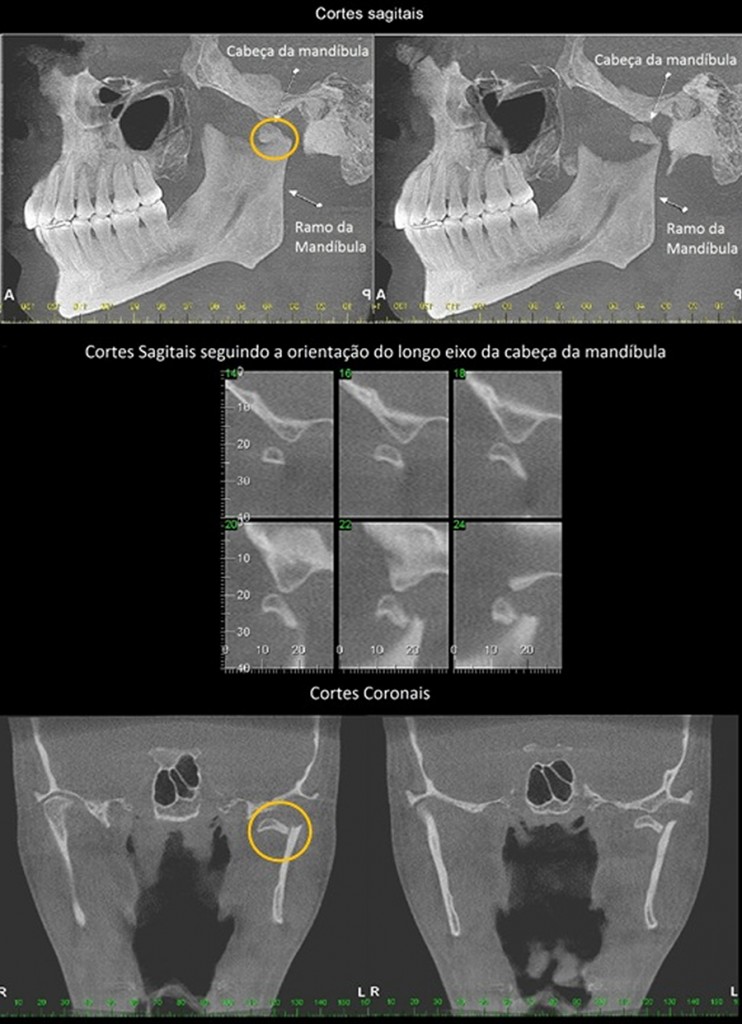
Caso 2 – Paciente do gênero masculino, 66 anos. Notamos que a cabeça da mandíbula, do lado esquerdo, insinua-se para a linha média, porém sem solução de continuidade do processo condilar, o que sugere fratura da cabeça da mandíbula consolidada por trauma de longa data.
ALTERAÇÕES DA FOSSA MANDIBULAR DO OSSO TEMPORAL
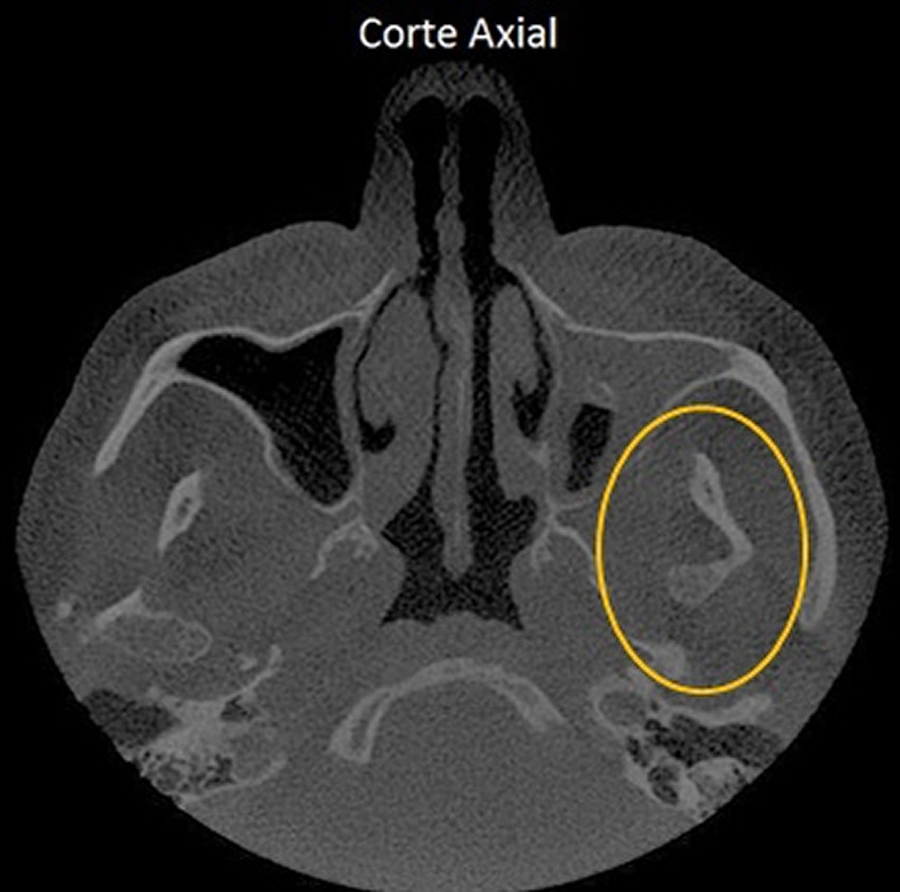
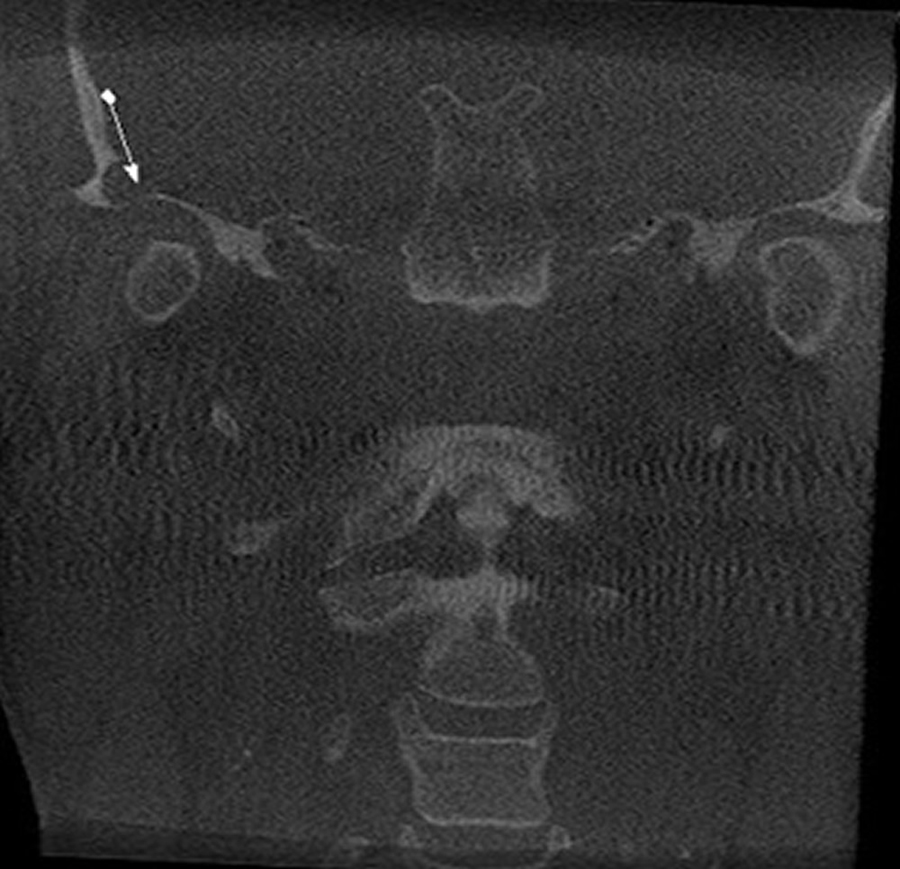
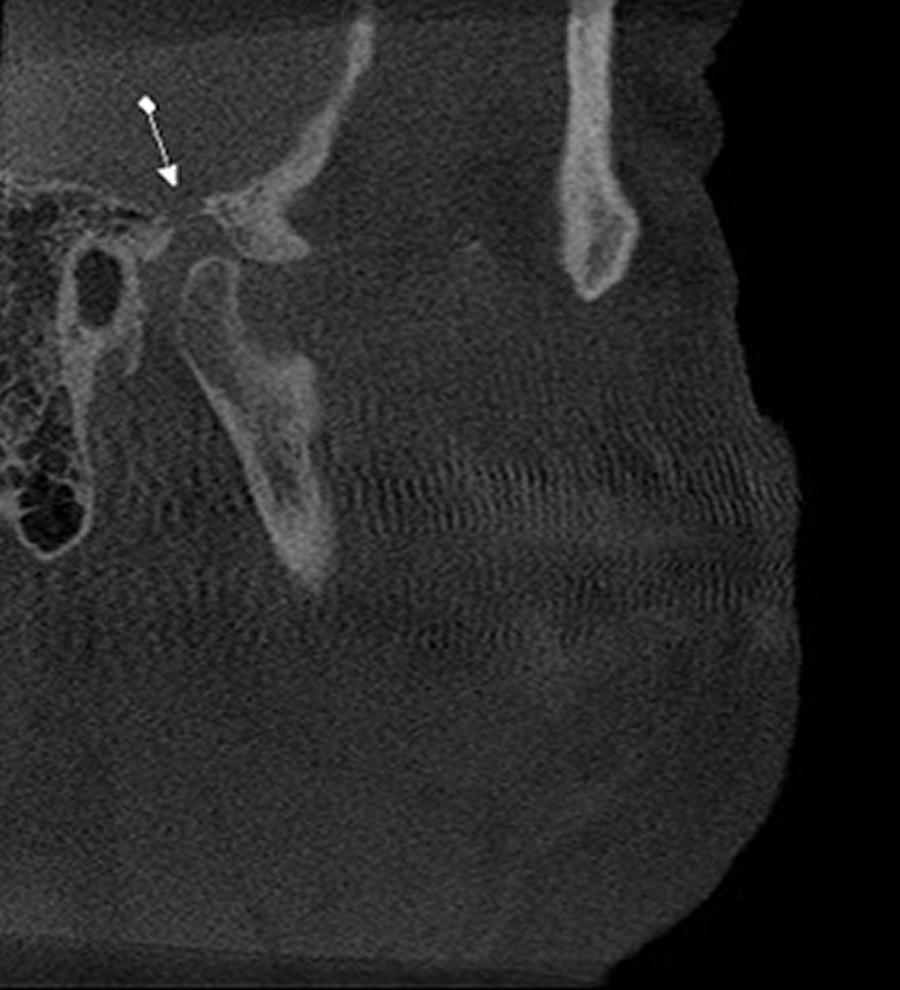
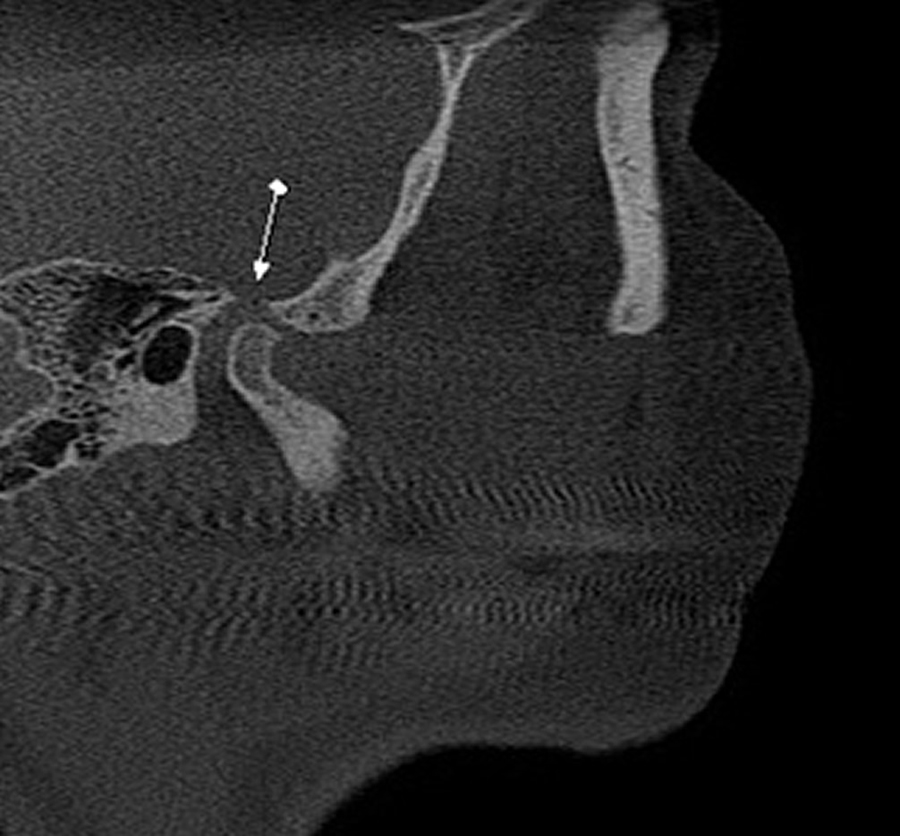
O teto da fossa da mandíbula do osso temporal pode apresentar sua cortical descontínua (solução de continuidade). Esta alteração pode ser causada quando de um traumatismo severo, comumente em pacientes jovens.
Caso 1 – Paciente do gênero masculino, 60 anos. Cortes sagital e coronal, região de ATM, onde, como achado tomográfico, verificamos solução de continuidade da cortical de parte do teto da fossa da mandíbula. O paciente não relata sintomatologia na região do achado (não há história de trauma pregresso), o que sugere doença degenerativa da ATM.
Caso 2 – Paciente do gênero femino, 57 anos. Achado tomográfico em solicitação para pesquisa de fratura dental: a paciente não apresentava sintomatologia dolorosa em ATM ou história de trauma pregresso, sendo que por meio dos cortes coronal e sagital, verificamos solução de continuidade da cortical de parte do teto da fossa da mandíbula, à esquerda, sugerindo doença degenerativa da ATM.
ALTERAÇÕES NA EXCURSÃO/MOBILIDADE CONDILAR
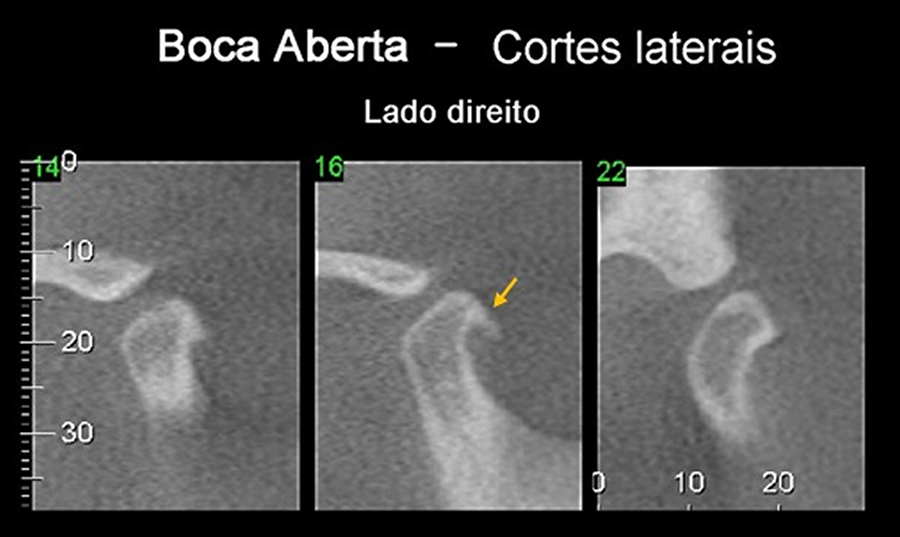
No tocante à dinâmica condilar, a eminência ou tubérculo articular (mais especificamente o ápice entre a vertente anterior e posterior) é a referência e pode ser chamado de limite anterior articular (LAA). Quando a vertente posterior da cabeça da mandíbula ultrapassa LAA existe aqui uma alteração na excursão condilar. Dizemos hiperexcursão/hipermobilidade quando a cabeça da mandíbula se posiciona além do LAA, onde a causa pode ser uma hiperlaxitude ligamentar (frouxidão da cápsula articular) associada a uma hiperatividade dos músculos da mastigação. Dizemos hipoexcursão/hipomobilidade quando a cabeça da mandíbula se posiciona aquém do LAA, onde a provável causa, em geral, é a hipotonia dos músculos mastigatórios ou deslocamentos anteriores do disco que podem ser causados, por exemplo, pelo apertamento noturno.
HIPEREXCURSÃO/HIPERMOBILIDADE
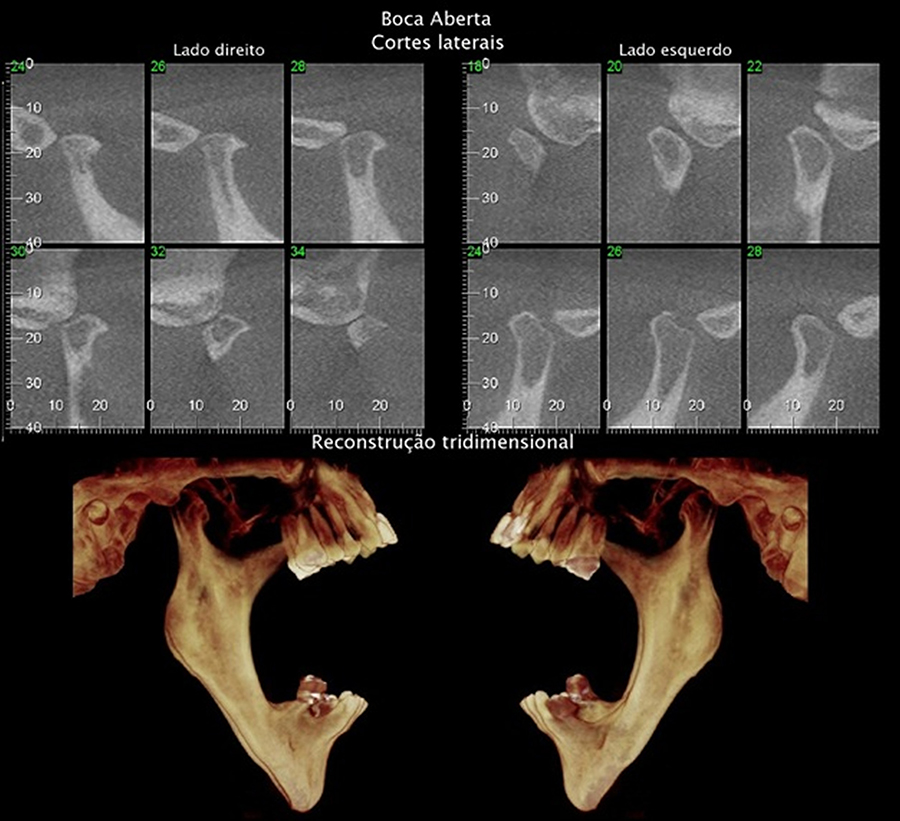
HIPOEXCURSÃO/HIPOMOBILIDADE
ANOMALIAS DE DESENVOLVIMENTO
HIPOPLASIA DO RAMO DA MANDÍBULA E CABEÇA DA MANDÍBULA
O termo hipoplasia significa desenvolvimento incompleto de alguma estrutura; na maioria das vezes, as razões para o seu acontecimento permanecem obscuras. A hipoplasia de um ou mais ossos da face implicará em alterações no desenvolvimento craniofacial, oclusão e também, consequentemente, na articulação temporomandibular.
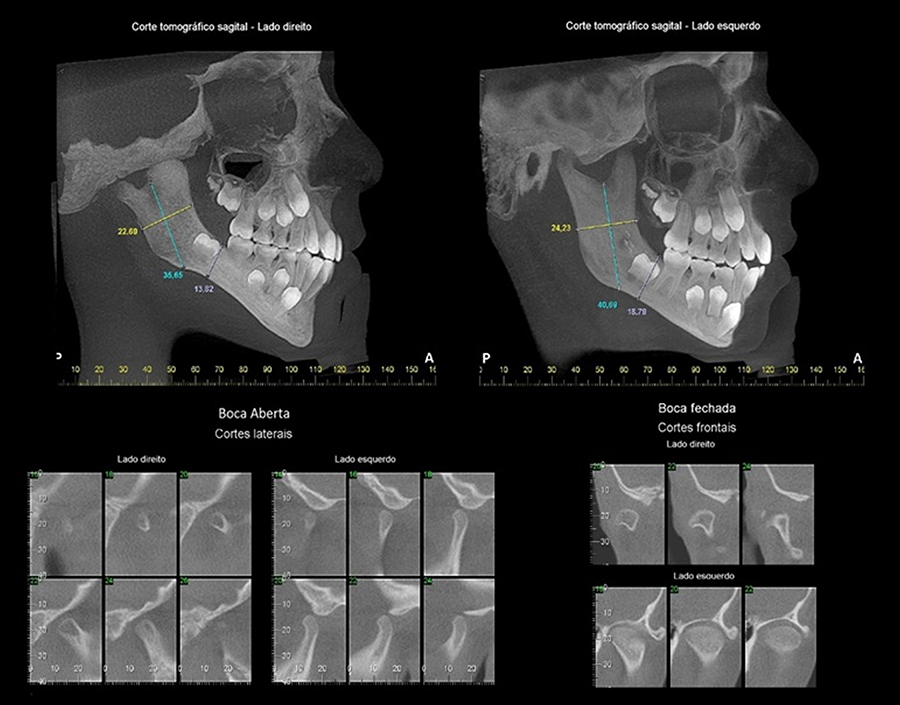
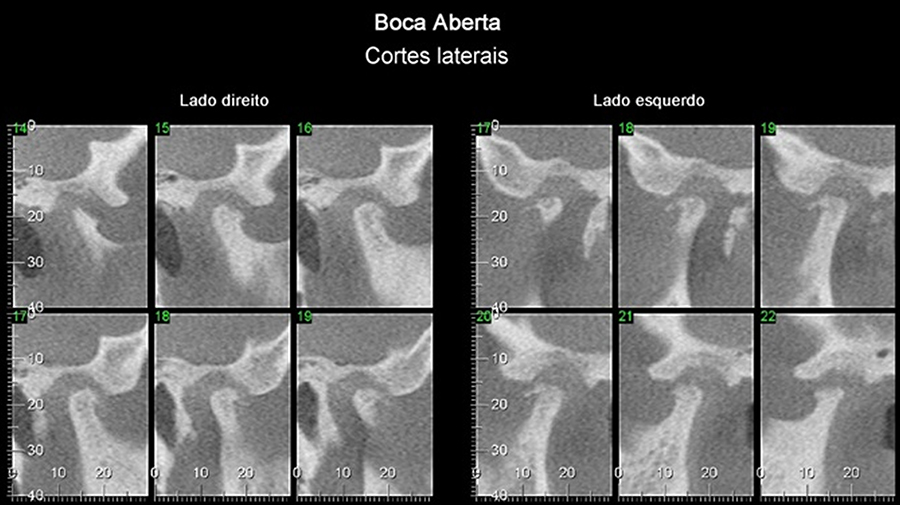
Paciente do gênero masculino, 10 anos. Notar pelos cortes sagitais, a diminuição das dimensões do ramo da mandíbula do lado direito, comparativamente ao seu correspondente do lado oposto. A cabeça da mandíbula do lado afetado também mostra menor tamanho em relação ao lado esquerdo. Os cortes laterais em boca aberta indicam hipomobilidade ao lado direito e hipermobilidade ao lado esquerdo.
Hiperplasia da cabeça da mandíbula
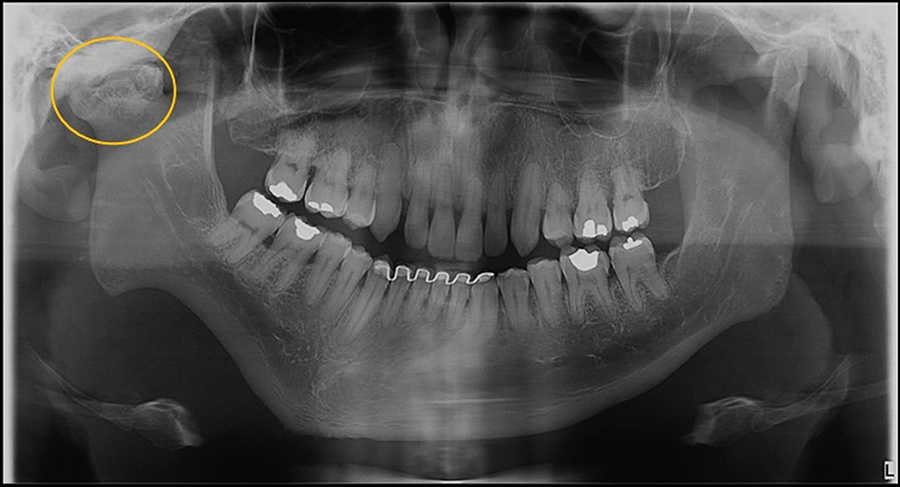
Outra variação morfológica de causas desconhecidas. Trata-se de um aumento de volume da cabeça da mandíbula, não sendo uma condição neoplasica. Por vezes, manifesta-se apenas de um lado, ocasionando deformidade facial, maloclusão e dor ao lado afetado.
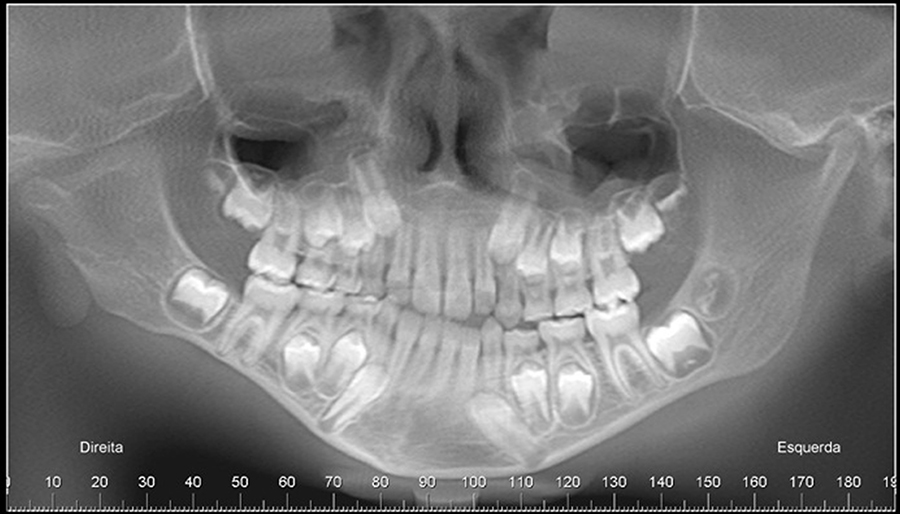
Paciente do gênero masculino, 33 anos. Note que a cabeça da mandíbula ao lado direito, apresenta significativa alteração no seu volume em relação à sua correspondente contralateral. Por meio dos cortes tomográficos, verificamos erosões ao longo das vertentes tortuosas da cabeça da mandíbula direta, bem como aplanamento da fossa articular e do tubérculo articular do osso temporal do mesmo lado.
CABEÇA DA MANDÍBULA BÍFIDA
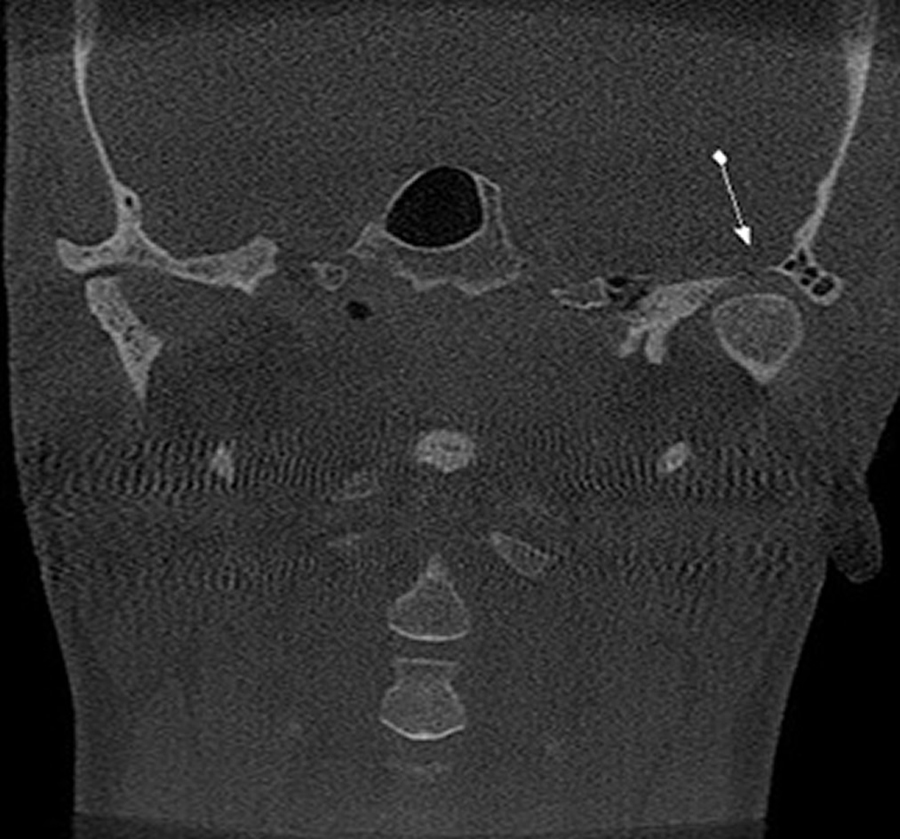
A cabeça da mandíbula bífida é uma alteração morfológica em que acredita-se que seja uma anomalia de desenvolvimento, ou seja, tem razões genéticas para ocorrer. No entanto, diferentes autores sugerem que um trauma pregresso pode levar a esta alteração. Trata-se de um achado imaginológico: a sintomatologia dolorosa não costuma ser relatada por pacientes acometidos por esta alteração. Nestes casos observamos a cabeça da mandibula em duas porções, medial e lateral.
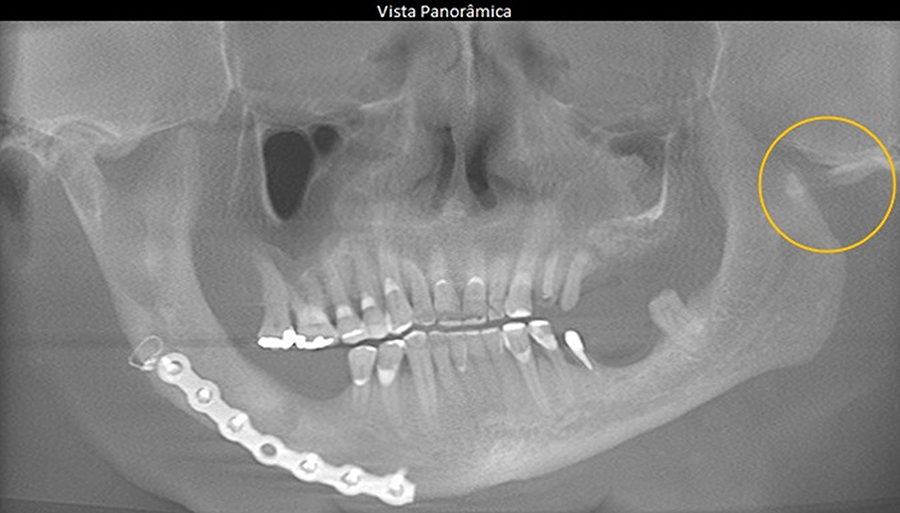
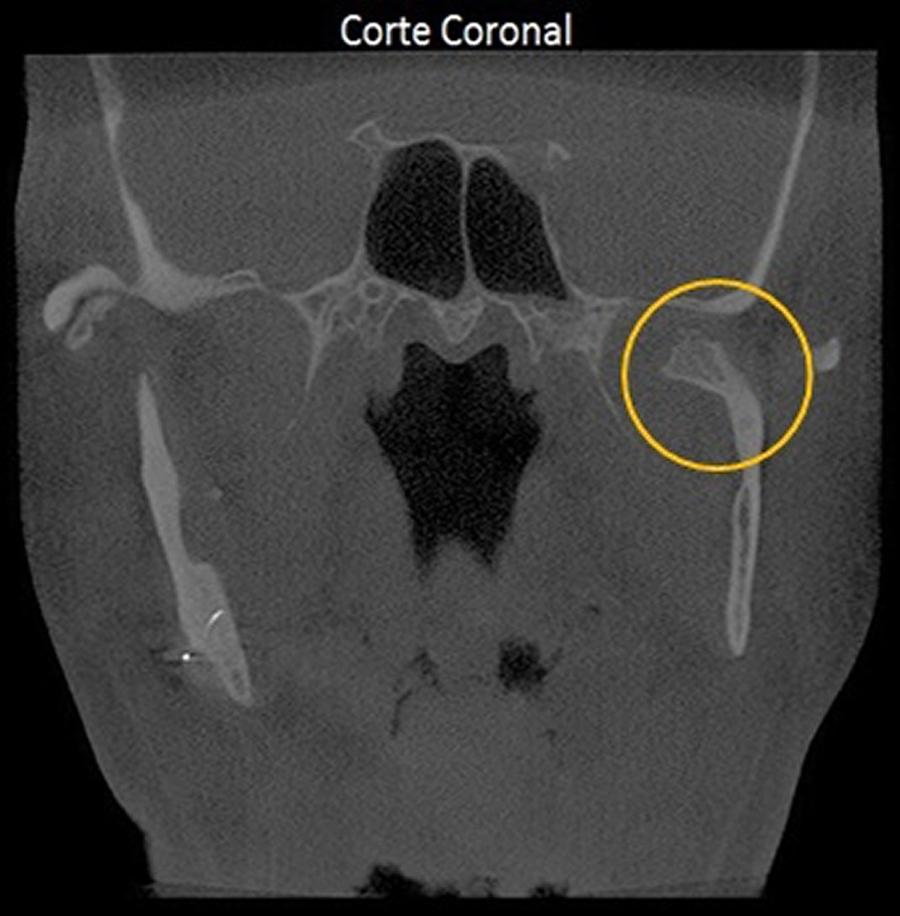
Paciente do gênero feminino, 32 anos, relata história de trauma de face. Por meio da vista panorâmica, verificamos alteração morfológica da cabeça da mandíbula, ao lado direito. Por meio dos cortes tomográficos, verificamos que a cabeça da mandíbula do lado direito mostra-se bífida.
Autores:
André Simões – Especialista em Radiologia Odontológica
Luiz Roberto Capella – Especialista em Radiologia Odontológica e Implantodontia
Sergio P. Terçarolli – Especialista em Ortopedia Funcional dos Maxilares
Prof. nos cursos de Especialização em OFM da APCD JP, SOBRACOM e ABO
Membro ativo da Academia IberoLatinoamericana de disfunción Craneo Mandibular y Dolor Facial – AILDC
Membro ativo da Academia Brasileira de Fisiopatologia Cranio Oro Cervical – ABFCOC
Referências Bibligraficas
-Lopes PRR, Campos PSF, Nascimento RJM. Dor e inflamação nas disfunções temporomandibulares: revisão de literatura dos últimos quatro anos. R. Ci. med. biol., Salvador, v.10, n.3, p.317-325, set./dez. 2011
-Oliveira, JX, Brasil AS, Marcucci M, Santos KCP. Manifestação da artrite psoriática na articulação temporomandibular – características imaginológicas. RFO, Passo Fundo, v. 16, n. 1, p. 110-113, jan./abr. 2011
-Barreto DC, Barbosa ARC, Frizzo, ACF. Relação entre Disfunção Temporomandibular e Alterações Auditivas. Rev. CEFAC. 2010 Nov-Dez; 12(6):1067-1076.
-Perella A, Cavalcanti MGP in: Cavalcanti MGP: Tomografia Computadorizada por Feixe Cônico. São Paulo: Santos, 2010. Capítulo 3 (Articulação Temporomandibular). Pag. 79-96.
-Almeida LHM, Farias ABL, Soares MSM, Cruz JSA, Cruz RES, Lima MG. Disfunção temporomandibular em idosos. RFO, v. 13, n. 1, p. 35-38, janeiro/abril 2008.
-Alves N, Candido PL: Anatomia para o Cirurgião-Dentista. São Paulo: Santos, 2008.
Franco AL, Godoi DA, Castanharo, SM, Camparis CM. Interação entre cefaléias e disfunção temporomandibular: uma revisão da literatura. Revista de Odontologia da UNESP. 2008; 37(4): 401-406
-Perella A, Marques AP, Cavalcanti MGP In: Diagnóstico por Imagem da Face. São Paulo: Santos, 2008. Captíulo 7 (Articulação Temporomandibular). Pag. 187-207.
-Disfunção da Articulação Temporomandibular – Um Guia para o Clínico. São Paulo: Artes Médicas, 2005. Capítulo 4 (Disfunção Temporomandibular). Pag.29-38.
-Learreta JA. Compendio de Diagnóstico das Patologias da ATM. São Paulo: Artes Médicas, 2004. Capítulo 3 (Fisiopatologia). Pag.89-118.
-D’Antonio WEPA, Ikino CMY, Castro SM, Balbani APS, Jurado JRP, Bento RF. Disturbio Têmporo Mandibular como Causa de Otalgia: Um Estudo Clínico. Rev. bras. Otorrinolaringol;66(1):46-50, jan.-fev. 2000. graf.
-Madeira MC: Anatomia da Face. São Paulo: Sarvier, 1995. Capítulo 4 (Articulação temporomandibular). Pag. 83-96.